肝機能検査のうち「AST・ALT・γ-GT」が、国際標準に合わせて「GOT・GPT・γ-GTP」から変わった背景や、これらを含めた代表的な肝機能の検査項目についてまとめました。検体測定室における糖・脂質測定とのちがいについても紹介します。
肝臓の基本的な4つの機能を整理し、PHRなどの健康管理ツールについても押さえておくことで、音もなく忍び寄る「脂肪肝(SLD)」のサインにも早期に対応できる、主体的な健康管理のためにお役立てください。
GOT/GPTからAST/ALTへ、名称変更の理由
健康診断の結果などで、かつて「GOT」「GPT」と表記されていた項目が、いつの間にか「AST」「ALT」に変わっていることに気づいた人も多いでしょう。結論から言えば、これらは呼び方が変わっただけで、検査項目としての役割や意味は同じです。
以前は、化学反応によって「何が作られたか(生成物)」に着目し、GOT(Glutamic Oxaloacetic Transaminase)、GPT(Glutamic Pyruvic Transaminase)と呼ばれていました。現在は、国際的な標準に合わせ、「何が反応したか(基質)」に着目した名称であるAST(aspartate aminotransferase)、ALT(alanine aminotransferase)が主流となっています。
こうした検査項目には、国際生化学分子生物学連合(IUBMB)の命名法に基づいた複数の呼び名が存在します。例えば、2023年の「奈良宣言」※で専門医への受診勧奨の基準値(30U/L)が示され注目を集めた「ALT」の場合、以下のような別名です。
- 略称「 ALT 」
- 旧略称「 GPT 」
- 正式名称「 アラニンアミノトランスフェラーゼ 」
- 系統名「 L-アラニン:2-オキソグルタル酸アミノトランスフェラーゼ 」
- 酵素番号※「 EC 2.6.1.2 」
※「奈良宣言」については、既存記事【脂肪肝の新概念SLD、「奈良宣言」が警鐘を鳴らす「ALT値>30」】で詳しく解説しています。
※酵素委員会(Enzyme Commission)によって決められた国際酵素分類による番号
また、「γ-GTP」も、現在は「γ-GT」と表記されることが一般的になりつつあります。これはASTやALTと同様、国際的な標準表記(基質に着目した名称)に合わせる動きによるものです。
現状では、健康診断の結果表などでまだ「γ-GTP」と記載されていることも。しかし、日本臨床化学会(JSCC)などの専門機関では「γ-GT」が正式な呼称として定着しています。呼び名が異なっても測定している酵素自体は同じであるため、数値の捉え方を変える必要はありません。
- 略称「 γ-GT 」
- 旧略称「 γ-GTP 」
- 正式名称「 γ-グルタミルトランスフェラーゼ 」
- 系統名「(5-グルタミル)-ペプチド:アミノ酸5-グルタミルトランスフェラーゼ 」
- 酵素番号※「 EC 2.3.2.2 」
検体測定室で測れる3つの肝機能値
全国のドラッグストアや調剤薬局などに設置されている「検体測定室」では、ALT、AST、γ-GTの3項目を含む、計9つの検査項目を測定することが可能です。ただし、肝機能の測定が可能な施設として届け出ている事業所は、令和6年度末(2025年3月末)時点で全国に100か所ほど※。これは、全国の検体測定室(1,784件)のわずか6%に相当します。
一般に、検体測定室で普及している「血糖(2項目)」や「脂質(4項目)」と比べると、肝機能(3項目)の測定には、より多くの血液量が必要となるのが大きな特徴です。通常、血糖測定では米粒1つ分ほど(約1~2μL)、脂質測定では小豆粒1つ分ほど(約15~20μL)が目安となるのに対し、肝機能測定ではその5倍以上の量(約50~100μL)を要します。
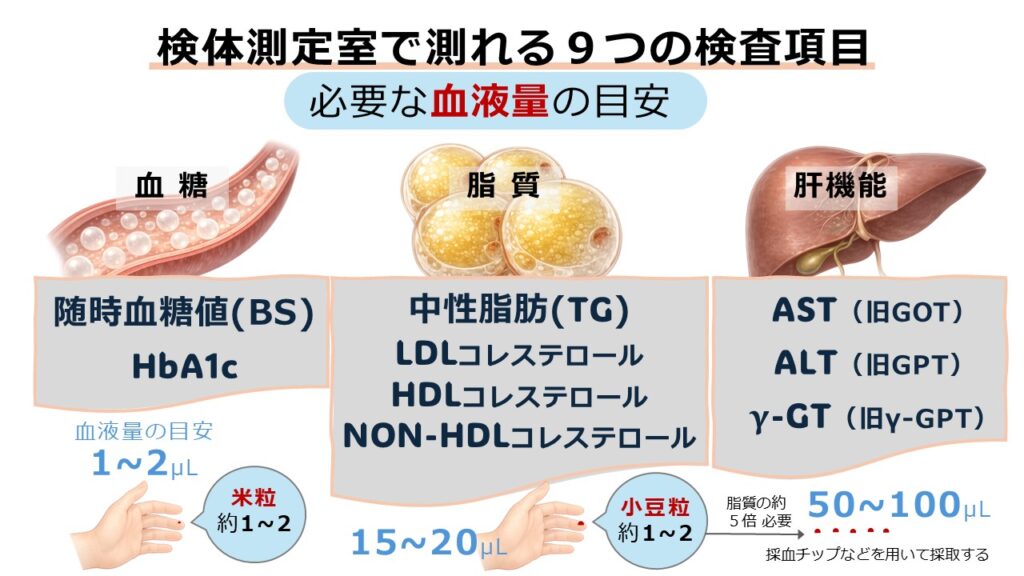
また、測定時間も他の項目より長く、専用機器に血液をセットしてから結果が表示されるまで10~12分ほどかかります。加えて、専用の測定機器自体も、血糖用や脂質用と比べて高価であるため、導入している施設が限定的なのが現状です。
なお、すでに肝臓に関する疾患で治療中、または経過観察中の人は、この検体測定を「医療の用」に供することはできません。検体測定室は、あくまで健康な人が健康管理の一環として定期的な推移を確認したり、健康診断を受けていない人が受診のきっかけを得たりするための場所です。診察や定期健康診断の代わりにはならないことを念頭に置いて活用しましょう。
※2025年11月14日開催「世界糖尿病デー健康啓発セミナー2025」厚生労働省医政局の登壇内容を参考。
肝機能の主な基準値と意味
肝機能検査について、検体測定室で測定可能な3項目と、それ以外で代表的な項目を以下にまとめました。それぞれの数値がもつ意味について整理し、健康診断の結果表と照らし合わせながら、自分の肝臓の状態を客観的に把握してみましょう。
AST / ALT / γ-GT
| 項 目 | 基準値 | 軽度異常 | 高値で疑われる疾患例 |
| AST (旧GOT) | 30 U/L以下 | 31-35 U/L | アルコール性肝障害、肝硬変、肝がん、胆道閉塞、心筋や筋肉の障害、急性すい炎 |
| ALT (旧GPT) | 30 U/L以下 | 31-40 U/L | 肥満による脂肪肝、肝硬変、肝がん、ウイルス性肝炎、胆道閉塞 |
| γ-GT (旧γ-GTP) | 50 U/L以下 | 51-80 U/L | 肝炎、アルコール性肝障害、薬剤性肝障害、胆道疾患(炎症、結石、がん)、すい臓がん |
※参考:日本人間ドック・予防医療学会「判定区分(2026年4月1日改訂)」、東京都鉄二健康保険組合「健康診断結果レベル判定基準表」
これら3項目は検体測定室でも測定可能で、肝疾患の早期発見に直結します。また、数値を単体で見るだけでなく、ASTとALTのバランス(AST/ALT比)を確認することは、病態の推移を把握するために有用です。
ASTとALTはともにアミノ酸代謝に関わる酵素で、肝細胞が破壊されると血液中に漏れだして数値が上昇します。ASTは肝臓のほか、心筋や骨格筋にも分布している一方で、ALTはそのほとんどが肝臓に存在しているのが特徴です。
そのため、ALTが有意に上昇している場合は、「肥満による脂肪肝」など肝臓そのものの疾患がつよく疑われます。逆に、ASTがALTを大きく上回って上昇する場合は、肝硬変や肝がん、あるいはアルコール性肝障害など、より進行した病態や肝臓以外の要因も関わっている可能性があります。
こうしたバランスの崩れから、さらに詳しく異常の有無を探るために併せて行われるのが、次の段落で紹介する「T-Bil」や「アルブミン」といった検査です。
もう一つの「γ-GT」は、胆道や脳、すい臓などに存在し、肝臓の解毒に関わる酵素です。胆汁の通り道に異常があると数値が上昇します。日常的な飲酒習慣がある人の約半数、さらにほとんどのアルコール性肝障害の人で数値が高くなることが知られ、アルコールの摂取量が多いほど高い値を示すのが特徴です。
その他、T-Billやアルブミンなど
医療機関では肝疾患の早期発見だけでなく、その重症度や進行状況を把握するために、以下の項目を組み合わせた検査で詳しい評価が行われます。
これらの検査は、健康診断の結果表でお馴染みの項目でもあるため、「名前だけは見覚えがある」という人も多いのではないでしょうか。
肝臓におけるパフォーマンスの状態を映し出す重要な項目6つについて、その特徴や検査する意味を押さえましょう。
すこし難しいと感じられる部分もあるかもしれませんが、できるだけ専門用語を使わずに、大事なポイントを箇条書きにしてまとめましたので参考にしてください。
(それぞれの検査項目をクリックすると、解説文が開きます。)
- 「ビリルビン」とは、赤血球中のヘモグロビン(Hb)が分解されて生じる黄色い色素分子のこと。
- 赤血球は寿命が約120日で、役目を終えると脾臓や肝臓で壊され、不溶性のビリルビン「非抱合型ビリルビン」がつくられる。
- 「非抱合型ビリルビン」はアルブミンに結合した状態で血液を介して肝臓に取り込まれ、代謝(グルクロン酸抱合)を受けて水溶性の「抱合型ビリルビン」になる。
- 「抱合型ビリルビン」は他の胆汁成分と合わさり、胆のうへ蓄えられたあと、食事の刺激によって十二指腸へ流出する。
- 総ビリルビン「T-Bil」は、「非抱合型ビリルビン」と「抱合型ビリルビン」を合わせた値で、どちらが優位に増えているかが状態の推測に重要。
- 「黄疸(おうだん)」とは、皮膚などにビリルビンが沈着して黄色く見える状態で、眼の白目も黄色くなる。
- 上記①の過程で異常があると、「溶血性黄疸」が見られる。
- 上記③の過程で異常があると、肝炎から肝硬変症による「肝細胞性黄疸」が見られる。この場合、肝細胞の障害や代謝(抱合)機能の異常によって「非抱合型ビリルビン」が増加する。
- 上記④の過程で異常があると、「閉塞性黄疸」が見られる。この場合、胆汁の流れが滞り、「抱合型ビリルビン」が増加する。
- 「アルブミン」とは、肝臓で合成されるタンパクで抗酸化作用があり、血清タンパク質の約3分の2を占める。
- 様々な物質との結合力が強く、「非抱合型ビリルビン」や脂肪酸、薬物、ホルモンなどの運搬において欠かせない存在。
- 血管内と血管外との水分バランス(浸透圧)を保持する。
- アルブミンの寿命は約2~3週間。筋肉や皮膚、肝臓、腎臓などで分解され、各組織にアミノ酸を供給する。
- アルブミン産生が低下する「低アルブミン血症」では、腹部や肺などに水が溜まりやすくなる。
- 低下する主な原因は、肝障害、腎障害、低栄養状態、妊娠、甲状腺機能亢進症(バセドウ病)など。
- 炎症により血管の透過性が高まるとアルブミンが漏れ出すことから、炎症の重症度を反映する指標となる。
- 酵素タンパクの一種で、含まれる組織が障害されると血液中に流れ出し、値が高くなる。
- 小腸粘膜、胎盤、乳腺、腎臓、骨、肺、肝臓の順で多く含まれ、6種類あるタイプの変動を調べることで疾患の部位が予測できる。
- 「ALP1」と「ALP2」は肝臓や胆管に多く、肝炎や胆石症などで高くなる。
- 「ALP3」は骨に多く、骨折や骨粗しょう症、骨成長、甲状腺機能亢進症などで高くなる。
- 「ALP4」は胎盤に多く、卵巣がんなどで高くなる。妊娠中には基準値の2~3倍になる。
- 「ALP5」は小腸に多く、肝硬変で高くなるほか、主に血液型がB型かO型の人で高脂肪食後でも高くなる。
- 「ALP6」は免疫グロブリンと結合しているため、潰瘍性大腸炎などで上昇することがある。
- 以前は「LDH」と呼ばれていたが、国際標準に合わせて「LD」へ変更。
- 肝臓を含め、体内ではあらゆる細胞に存在し、糖質をエネルギーに変換する酵素。
- 含まれる組織が障害されると血液中に流れ出し、値が高くなる。
- 5種類あるタイプの変動を調べることで、疾患の部位が予測できる。肝炎や骨格筋の損傷では「LDH5」が増加するが、激しい運動後でも増加することがある。
- 「血小板」とは、出血時に血液を凝固させて止血を助ける細胞で、体内の約3分の1は脾臓に蓄えられている。
- 血小板が骨髄で生成される過程において、肝臓由来のホルモン(トロンボポエチン)による刺激が必要。
- 慢性的な肝障害は肝臓に流入する血管(門脈)の圧力を上昇させ、肝臓の上に位置する脾臓が大きくなる。これに伴い、脾臓内に蓄えていた血小板が破壊され、血小板数が低下する。
- 血小板数の低下は、肝臓のホルモンをつくる機能や、慢性的な肝障害の有無を反映する。
- 「コリンエステラーゼ(ChE)」は分解酵素の一種で、2種類に大別される。
- 「特異的AChE」は髄液中に多く含まれ、神経伝達物質のアセチルコリンを分解する。
- 「非特異的ChE」は血清、肝臓、すい臓などに含まれ、種々のエステル※を分解する。血液検査での測定は「非特異的ChE」を「ChE」として表記することがほとんど。
- 「血清ChE」は大部分が肝細胞でつくられるため、肝臓の合成能を評価するために役立つ。
- 「血清ChE」は、過栄養状態や脂肪肝、肥満、糖尿病などで上昇する。
- 「血清ChE」は、肝硬変や、急激に肝細胞が強く障害される劇症肝炎、重症感染症、がん、低栄養状態など低下する。
※エステル:有機酸とアルコールが、特定の反応で結合した化合物の総称。
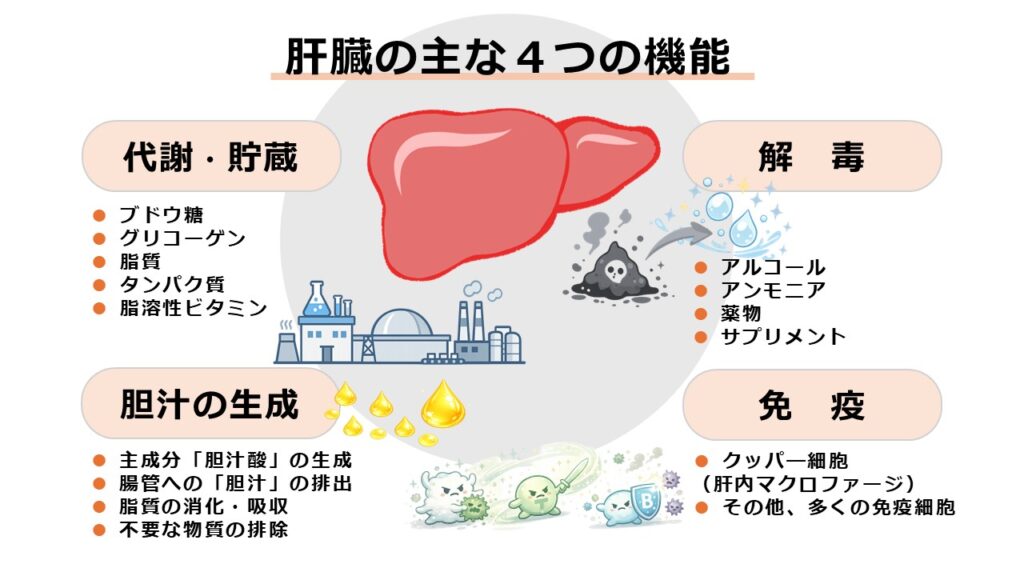
肝臓の主な4つの機能
肝臓はお腹の右上部、横隔膜のすぐ下に位置する臓器です。大人では通常1.1㎏から1.2㎏ほどあり、体内では最も重い臓器として知られています。その主な機能は、大きく4つに分類されます。
代謝(合成)と貯蔵
肝臓は、糖質、タンパク質、脂質、そして各種ビタミンなどを体内で利用できる形に作り替える「代謝(合成)」を担うことから、「生体の化学工場」とも呼ばれます。
なかでも、糖のコントロールにおいて中心的な役割を果たす臓器です。
食事から摂取された糖質は、腸管で消化吸収されたあと、ブドウ糖として肝臓に取り込まれます。その後、一部はエネルギーとして筋肉を中心に全身へ送られ、残った分は「グリコーゲン」という形に変えて蓄えられます。
グリコーゲンとは、細胞のエネルギー源となるブドウ糖が多数つながり、貯蔵されることに特化した巨大分子です。肝臓と筋肉のほか、脳内などに貯蔵されることが知られています。肝臓で貯蔵できるグリコーゲンは、およそ75~110gほどです。運動や絶食などでエネルギーが不足すると、分解酵素が働いてグリコーゲンからブドウ糖を切り離し、血液中に放出することで血糖値を一定に保ちます。
この貯蔵機能のおかげで、私たちは絶食時でも約20時間は脳や赤血球へのエネルギー供給を維持できるのです。
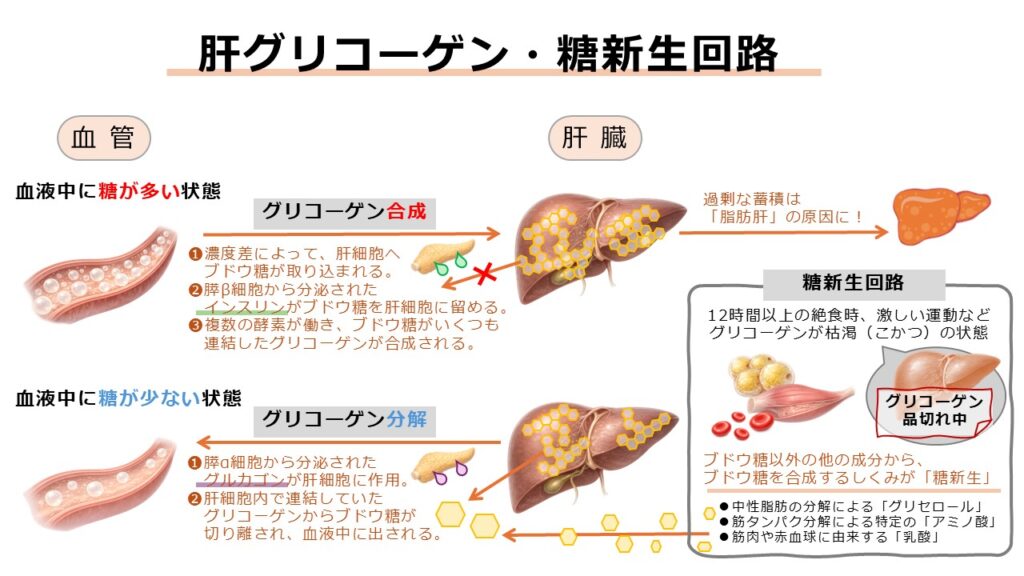
また、肝臓にはさらに別の「糖の合成経路(糖新生回路)」も存在します。その経路は、脂肪組織の分解によって生じるグリセロールや、特定のアミノ酸、乳酸など、糖を作るための材料があればブドウ糖を産生することが可能です。十分な量の材料があれば、ヒトが1日に必要とするブドウ糖の全量(135g)を補うことも難しくありません。
加えて、肝臓には前述の「アルブミン」を含む、様々なタンパク質やコレステロールの合成、中性脂肪の合成と分解などの機能もあります。このように肝臓は、柔軟な産生能力と貯蔵能力を兼ね備えた、まさに唯一無二の化学工場といえるでしょう。
有害物質の解毒
二つ目の機能は「有害物質の解毒」です。肝臓における解毒反応は大きく2段階に分けられます。一つは、酵素の働きによって物質の構造を一部変える「酸化、還元、加水分解」。もう一つは、有害物質に対し、水に溶けやすい分子(グルクロン酸、グルタチオン、硫酸など)を結合させて無毒化する「抱合(ほうごう)」という反応です。
どの反応経路で解毒されるかは、物質によって異なります。
例えば、アルコールは肝臓に取り込まれると、第一段階の「アルコールデヒドロゲナーゼ(ADH)」※が働く酸化反応によって、毒性の強いアセトアルデヒドに変換されます。続く第二段階の「アルデヒド脱水素酵素(ALDH)」が働く酸化反応で、無害な酢酸へと変換され、最終的に二酸化炭素と水まで分解・排除されます。
一方、タンパク質やアミノ酸の分解過程で生じるアンモニアは、体内で大量に蓄積しすぎるとその一部が脳へ移行し、神経症状を引き起こす恐れがある有害物質です。そのため、肝臓では「尿素回路」という特別な経路を介してアンモニアを無害な尿素へ変換し、腎臓を通じて尿として排泄させます。
また、薬やサプリメントも例外ではありません。薬の多くは肝臓で酸化反応を担う酵素(CYP;シトクロムP450)によって形を変えられたあと、抱合を受けて尿や胆汁へ排泄されます。サプリメントも、水に溶けにくい成分や植物から抽出した成分などは、薬と同様の経路で処理されます。
※「ADH」「ALDH」については、既存記事「飲酒にまつわる検体測定室での解説ポイント【前編】」で詳しく解説していますので参考にしてください。

胆汁の生成
三つ目の機能は、「胆汁の生成」です。「胆汁」は肝細胞で作られる黄褐色の液体で、主に水、電解質、胆汁酸、コレステロール、ビリルビン(胆汁色素)などで構成されています。
まず、肝臓の中でコレステロールを原料に、複数の酵素が関わって「胆汁」の主役ともいえる「胆汁酸」が合成されます。この胆汁酸がコレステロールやビリルビンなどの成分とともに分泌され、混ざり合ったものが「胆汁」です。胆汁は、肝臓のすぐ下にある「胆のう」へ一次的に蓄えられ、とくに脂肪が含まれた食事などの刺激を受けると十二指腸へ送り出されます。
十二指腸へ分泌された胆汁には、大きく分けて2つの役割があります。
一つは、「脂肪の消化と吸収のサポート」です。主成分である胆汁酸は、水にも油にも溶ける性質(界面活性作用)を持つため、食事から摂った脂肪や脂溶性ビタミンを水と混じりやすく乳化します。これにより、すい液に含まれる消化酵素が働きやすくなり、腸からの吸収がスムーズに行われるのです。
もう一つは、「不要な物質の排除」です。胆汁には、腎臓から尿として排泄できない老廃物や、過剰なコレステロール、さらには有害物質を体外へ運び出す役割もあります。
万が一、胆汁が正しく合成・分泌されないと、必要な栄養成分の吸収が難しくなるだけでなく、ビリルビンが血液中にあふれ、黄疸(おうだん)を引き起こす恐れもあります。
免疫
四つ目の機能は、「免疫」です。肝臓には、全身の免疫細胞の多くが集まっており、血液に乗って侵入してくる微生物や有害菌に対して、素早く攻撃を仕掛ける防御システムが備わっています。
なかでも重要なのが、肝臓特有の免疫細胞である「クッパ―細胞(肝内マクロファージ)」です。これは血液中の病原体や異物を直接捕らえて「ろ過」するフィルターのような役割を持ち、体内への侵入者をくい止める第一線として機能しています。
ほかにも、がん細胞などを攻撃するナチュラルキラー(NK)細胞や、高度な免疫反応を司るT細胞、B細胞、さらには異物の情報を伝える樹状細胞など、多様な免疫細胞が肝臓内に存在しているのです。
肝機能値が悪くなる原因
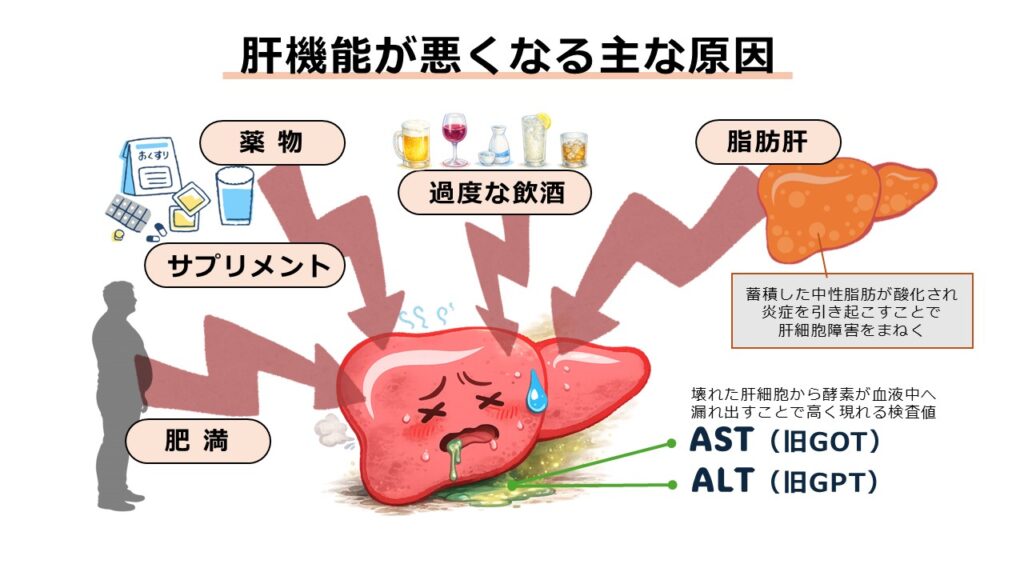
肝機能の数値が上昇する背景には、日常生活の中に多くの原因が潜んでいます。代表的なものには、過度な飲酒や肥満、そして意外な盲点となるのが、薬やサプリメントによる影響です。
薬物性肝障害の代表例では、市販薬でも多くの解熱鎮痛剤に含まれる「アセトアミノフェン」などが挙げられます。また、健康維持のために摂取するサプリメントも注意が必要です。例えば、プロポリスやウコンなどは個人差はあるものの、お酒を飲む習慣がなくても肝機能を悪化させるケースがあることが報告されています。
なかでも現代人に多く、より深刻な原因となるのが「脂肪肝」の存在です。肝臓に中性脂肪が過剰に蓄積すると、その脂肪が酸化して炎症を引き起こし、肝細胞を傷つけます。壊れた細胞から酵素が血液中へ漏れ出すことで高く現れる検査値が、ASTやALTです。
つまり、脂肪肝は単に「脂肪がついている」状態ではありません。肝臓という巨大な化学工場の機能そのものを、じわじわと破壊する火種を抱えている状態といっても過言ではないでしょう。
20歳代「脂肪肝」発見にALTが有用
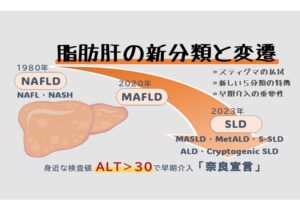
健康診断を受けた人の約3割に見られる脂肪肝(SLD:脂肪性肝疾患)※は、今や国民病とも言える頻度の高い疾患です。これまでは、若年世代での実態や健康診断における腹部超音波検査といった発見方法が明らかにされていなかったため、「脂肪肝は中高年の病気」というイメージを抱いていた人も多いでしょう。しかし、現在は20代の若年層でも決して他人事ではありません。
事実、近年おこなわれた研究では、平均年齢が20代前半である約300人の若年男性における脂肪肝の実態が明らかにされました。この研究では、若くてやせ型であっても代謝異常を伴う脂肪肝「MAFLD」※のリスクがあることが示されています。この研究によって、若年成人男性におけるMAFLDを健康診断で早期に見つけ出すには、血液検査の「ALT」と「BMI(Body Mass Index:体格指数)」の組み合わせが有用であることも判明しました。
若年者では一般的な検査項目として組み込まれていない腹部超音波検査を受けなくても、これら2つの数値の変化からリスクを察知できる可能性があるのです。
※2020年に提唱された「MAFLD」の概念や分類については、既存記事『脂肪肝の新概念SLD、「奈良宣言」が警鐘を鳴らす「ALT値>30」』で詳しく解説しています。加えて同記事では、旧概念「NAFLD」や、2023年に提唱された脂肪肝の新しい概念「SLD」や「MASLD」といった分類もまとめていますので参考にしてください。
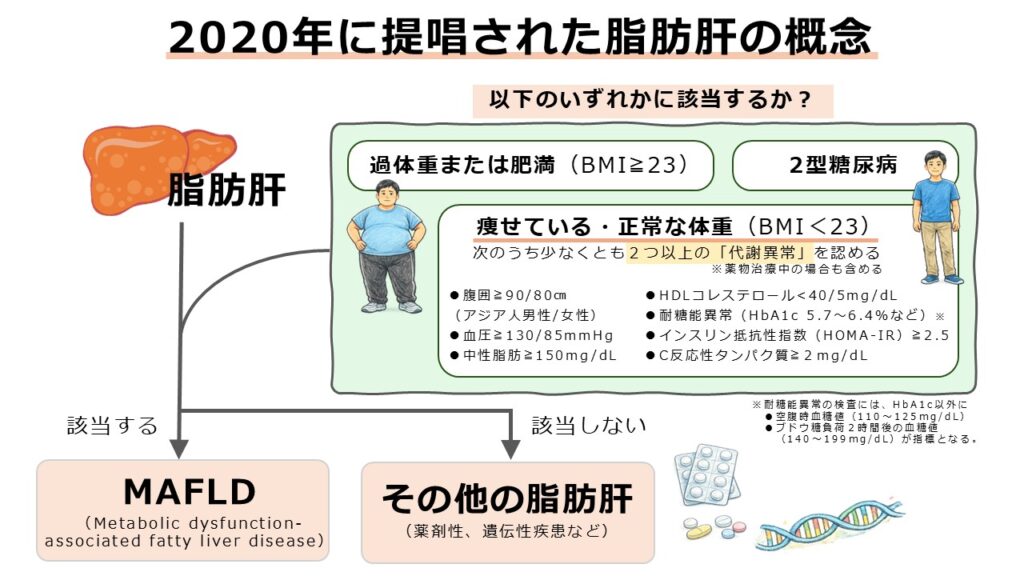
※図は当サイト【脂肪肝の新概念SLD、「奈良宣言」が警鐘を鳴らす「ALT値>30」】より転載(https://literaboost.co.jp/news/blog/sld-liver/)
定期的な値の把握が肝心!
肝臓が「沈黙の臓器」と呼ばれるのは、自覚症状が現れたときには病状がかなり進行していることも珍しくないからです。だからこそ、最低でも1年に一度は健康診断を受けることが、「生体の化学工場」である肝臓の稼働を守り続けるための第一歩と言えるでしょう。
さらに、検査結果で「軽度異常」とあっても、「まだ大丈夫」と楽観視しないことが重要です。その数値の上昇は、肝臓が発しているSOSかもしれません。
最近では、PHR(パーソナル・ヘルス・レコード)※の活用も徐々に知られるようになってきました。マイナポータルを通じてスマートフォンで自身の検査情報を取得し、ヘルスケアアプリと連携させれば、過去からの数値の推移を簡単に可視化できます。
食生活の改善や運動などの努力が数値の変化としてグラフに現れれば、主体的な健康管理へのモチベーション維持にもつながるでしょう。
検査結果を「点」ではなく「線」で捉え、自分自身の体の変化を主体的に把握していくことが、将来の健康寿命を左右します。

「検体測定室」活用と注意点
定期的な健康診断をベースとして、もう少しこまめに数値を知りたい場合は、検体測定室の利用が便利です。
検体測定室のメリットは、数値をその場で把握できるだけではありません。薬剤師などの医療従事者が常駐することで、「AST」「ALT」「γ-GT」を始め、一般的な検査項目の意味についても質問できます。検査への理解を深め、万が一、基準値を逸脱している場合には速やかに受診勧奨が受けられるのも検体測定室の大きな利点です。
また、血液検査だけでなく、施設によっては体重や身長、握力、骨密度といった採血を伴わない測定を併せておこなえる場合も。とくに、一般的に受診する機会そのものが少ない20代の男性では、前述の研究結果にあるとおり、「ALT」に加えて「BMI」を把握することも推奨されます。
ただし、検体測定室は健康診断の代わりになるものではないことを念頭においてください。自身の検査数値をよりリアルな「線」で捉えるための手段として、自分に合った健康管理のきっかけを見つける「健康スポット」として、活用してみてはいかがでしょうか。
※この記事は2026年2月28日時点における情報を基に作成しています。もし現状と異なる場合は、行政などが発信する最新情報を優先してください。