近年における肥満者の割合は日本を含め、世界的な上昇傾向にあります。現在も臨床で用いられている「肥満症診療ガイドライン2022」では、肥満症治療薬の登場を見据えた評価基準を始め、4つの章が新設されました。さらに注目したい点は、「オベシティスティグマ(肥満に対する差別・偏見)」の解消に向けた提言が記されたことです。
多くの疾患の背後に、内臓脂肪の蓄積が関与すると言われ始めたのはいつか。なぜ、日本のBMI基準は諸外国より厳しいのか。2000年の初版から4回にわたるガイドラインの変遷を読み解くことで、これらの答えと背景が浮かび上がります。
医療従事者の方には情報提供の要約として、一般の方には健康管理の知識整理として、この記事をお役立てください。
肥満に「BMI」日本は1990年代初頭に導入
昨今では肥満症の治療薬も登場し、特定の肥満に対しては医学的な介入も必要だという認識が広まりつつあります。わが国で肥満が医療面における深刻な問題として注目され始めたのは1980年代のことですが、この約40年の間に、その捉え方や介入の指針は大きな変遷を遂げてきました。
日本の肥満研究における先駆けは、1981年に発足した「肥満研究会(現在の日本肥満学会)」です。同研究会は、わが国で初めて肥満を医学的に取り扱うための指針として、1993年に『肥満症 診断・治療・指導のてびき』を発行しました。この「てびき」の登場により、日本でも国際的な指標であるBMI(Body Mass Index)が導入されることになります。

それまでの日本では、肥満の判定に「ブローカ法(Broca法)」という計算式を用いるのが一般的でした。この計算式ではまず、「標準体重(kg)=身長(cm)-100」あるいは「標準体重(kg)={身長(cm)-100}×0.9」によって標準体重を算出します。続いて、標準体重よりも実際の体重の数値が20%以上(1.2倍以上)重い場合を肥満と定義します。
しかし、この手法は統計的な疾患の発症リスクとの相関を示す医学的根拠に乏しいという課題を抱えていました。
1993年の「てびき」で標準体重としては、欧米と同様のBMI 22が設定されています。しかし、それまで主流だったブローカ法との整合性を図るという過渡期的な配慮から、当時は標準体重の120%にあたる「BMI 26.4以上」を肥満の判定基準として定めていました。これは、現在の基準である「BMI 25以上」よりも高い設定です。
日本のBMI基準が欧米よりも厳しい理由
その後、日本人の体質に基づいた医学的な裏付けを得るため、約15万人を対象とした大規模な調査が実施されました。この調査では、最も病気になりにくく死亡率が低い「BMI 22」の状態を基準(1.0)とし、生活習慣病の発症危険率(オッズ比)の変化を分析しています。
その結果、BMIが25を超えると、高トリグリセリド血症(1.99倍)、低HDLコレステロール血症(1.89倍)、高血圧症(1.67倍)といった心血管疾患のリスク因子が、基準の約1.5~2倍にまで急上昇することが判明しました。
また、日本人の場合、BMI 25~30の範囲であっても、脳梗塞や大腸がん、2型糖尿病といった重大な疾患の発症率が顕著に高まるという研究報告もあります。
実際に、日本人を30年間にわたって追跡調査したデータによれば、BMI 25から30の層では、調査開始時に比べ肥満関連の疾患を複数合併する人の割合が2〜4倍に増加していました。興味深いことに、BMI 30以上の層では、その合併数の増え方はごくわずかな変化にとどまっています。
こうしたデータは、日本人ではBMIがそれほど高くなくても内臓脂肪が蓄積しやすく、健康障害を引き起こしやすい体質であることを示唆しています。世界基準であるWHO(世界保健機関)の指標では、BMI 25以上30未満を「肥満前症(Pre-obese)」、30以上を「肥満(Obese)」と定義しているのに対し、わが国がより厳しい「BMI 25以上」を肥満と定義しているのは、こうした日本固有の健康リスクに基づいているのです。
「肥満」と「肥満症」の定義
単に体重が標準よりも重い「肥満」と、医学的に減量治療が必要と診断される「肥満症」には大きな違いがあります。実は、世界で初めて「肥満症(Obesity disease)」という概念を提唱したのは日本です。当時、健康障害の合併や内臓脂肪蓄積に基づいて治療対象を抽出しようとする考えは、国際的に見てもかなり先駆的なものでした。
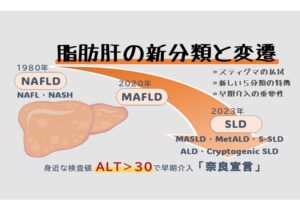
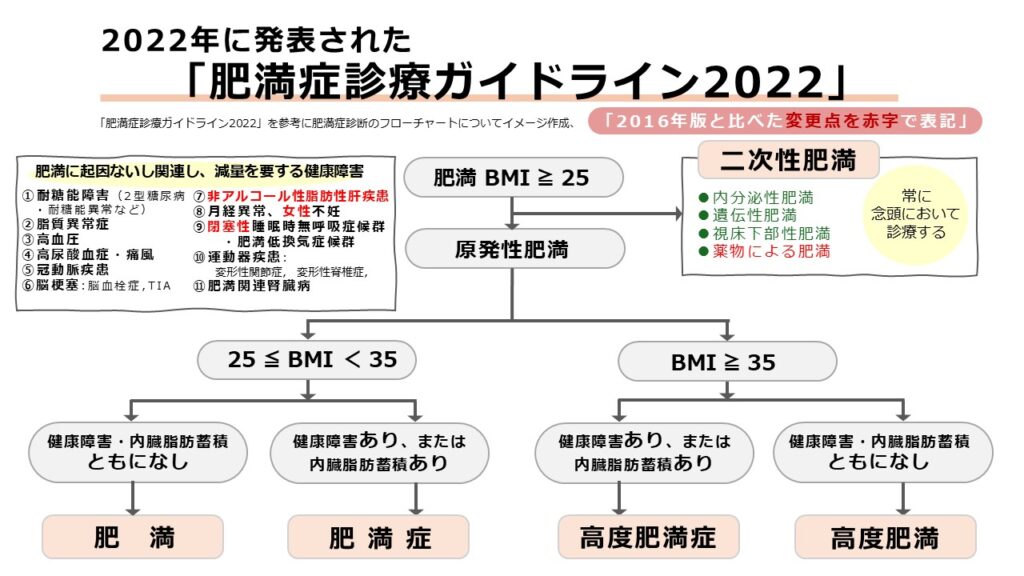
日本肥満学会は2000年に、「医学的に減らすメリットがある(=痩せるべき)人を選び出す」ことを目的とした革新的な指針『新しい肥満の判定と肥満症の診断基準』を発表しました。それまでの評価軸はBMIで規定される「肥満(Obesity)」のみでしたが、ここから健康障害を合併し、医学的介入を要する状態を「肥満症」として明確に区別したのです。2026年現在、臨床現場で運用されている『肥満症診療ガイドライン2022』でも、この中心的な骨格は変わっていません。
- 肥満:脂肪組織に脂肪が過剰に蓄積した状態で、BMIが25以上のもの。
- 肥満症:肥満に起因ないし関連する健康障害を合併するか、その合併が予測され、医学的に減量を必要とする「疾患(病気)」。
重要なポイントは、肥満症は必ずしもBMIの数値の高さだけで決まるわけではないということです。たとえ軽度の肥満であっても、内臓脂肪の蓄積がある場合には健康障害を発症しやすいため、適切な診断と治療が求められます。 加えて、肥満症は個人の意志の強さの問題ではありません。そこには、遺伝的要因や環境要因も複雑に絡み合っています。肥満症は「多因子疾患」であり、治療が必要な「慢性疾患」であると認識することが大切です。
ガイドライン変遷が語る「肥満・肥満症」の正体
日本肥満学会は、2000年に初となる肥満症の指針(ガイドライン)を発行して以来、2022年まで合計4回のアップデートを重ねてきました。
その背景には、内臓脂肪の蓄積や数々の合併症など、肥満を取り巻くさまざまな要因との関連性が、研究によってひも解かれてきたという経緯があります。ガイドラインの変遷を辿ることで、現代人が押さえておきたい「肥満と肥満症の正体」を整理して捉えましょう。

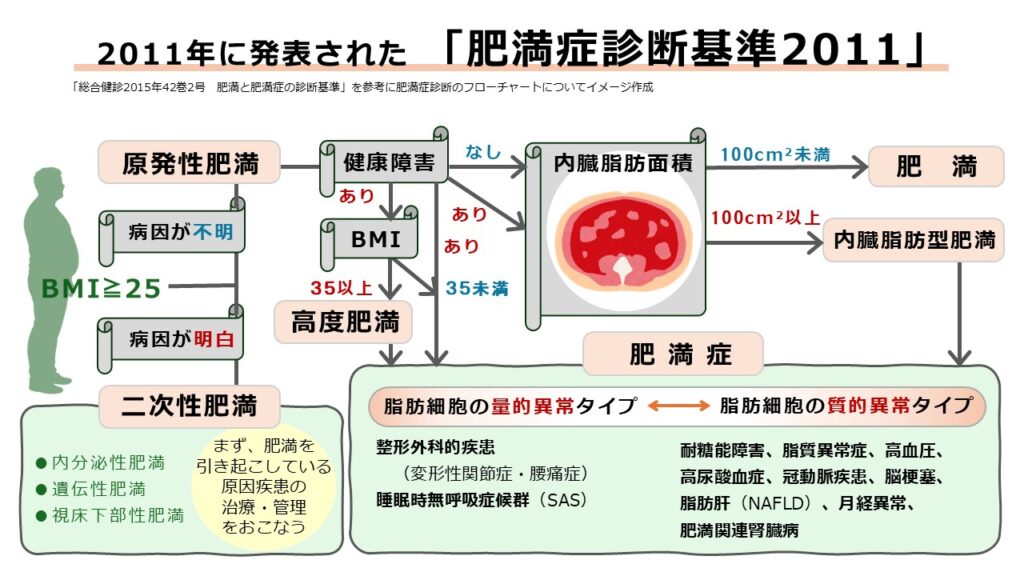
「新しい肥満の判定と肥満症の診断基準」
2000年に発表された『新しい肥満の判定と肥満症の診断基準』は、前述した約15万人の大規模な疫学データに基づいています。これは、医学的介入を要する状態を「肥満症」という疾患単位として明確に区別し、取り扱う仕組みを確立した、世界でも類を見ない画期的な指針となりました。この時、肥満の判定基準もそれまでの「BMI26.4以上」から、現在の「BMI25以上」へと改められています。
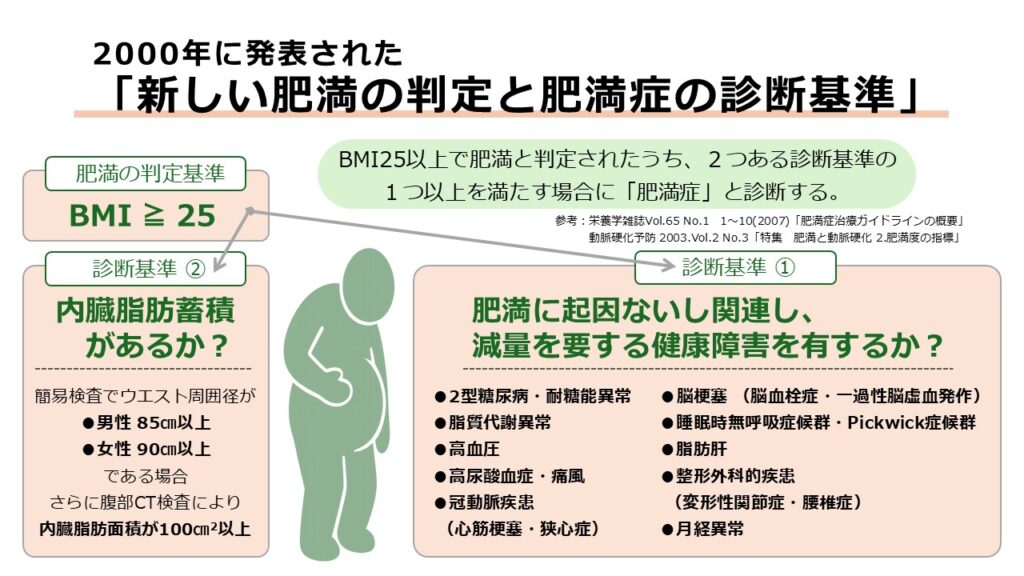
その診断基準では、大きく2つの評価軸が設けられました。ひとつは、肥満に起因あるいは関連し、減量を必要とする高血圧や脂質異常症などの健康障害を合併しているかどうか。もうひとつは、上半身の肥満が疑われる場合に、腹部CT検査で内臓脂肪の過剰な蓄積(内臓脂肪面積100cm2以上)が認められるかどうかです。
ことのき、CT検査に進むためのスクリーニング検査(簡易検査)として導入されたのが、ウエスト周囲径「男性85cm以上、女性90cm以上」という測定基準でした。これは、内臓脂肪面積100cm2に相当する値として導き出された、医学的根拠のある数値です。こうした内臓脂肪の蓄積を重視する手順は、のちに2005年に発表される「メタボリックシンドロームの診断基準」の原型となりました。

特に、内臓脂肪の蓄積を重視するこの考え方は、BMI 30以上を肥満とする国際的なWHO基準とは一線を画す、日本独自の斬新な基準といえます。その背景にあるのは、日本人は欧米人に比べて、BMIがそれほど高くなくても内臓脂肪が蓄積しやすく、生活習慣病のリスクが早期に高まりやすいという、わが国特有の疫学データに基づいた確かな裏付けだったのです。
「肥満症治療ガイドライン2006」
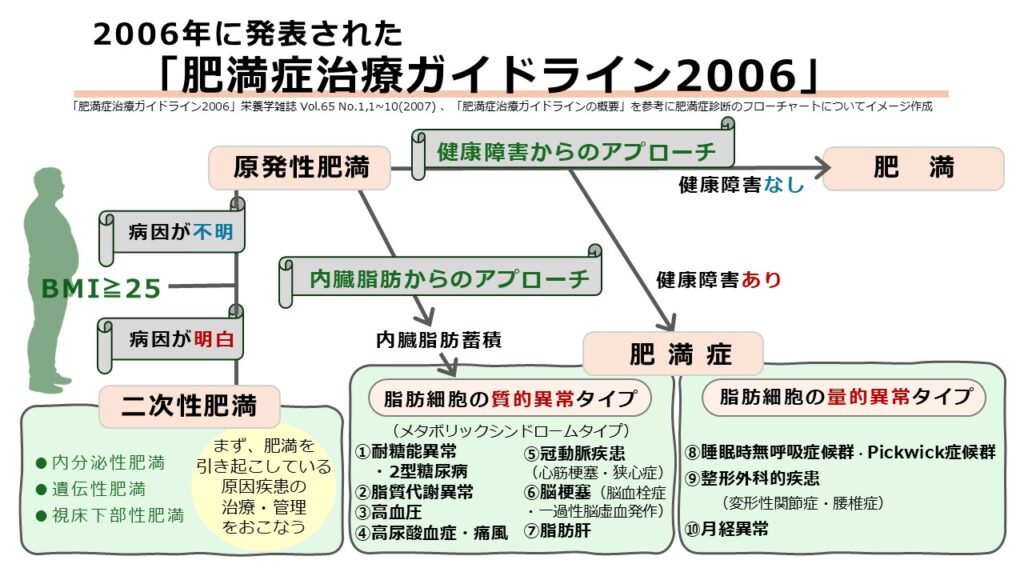
2000年の診断基準発表から6年が経過し、新たな肥満症診療の標準化を目的として『肥満症治療ガイドライン2006』が発表されました。この改訂の背景には、肥満症診療や脂肪細胞に関する研究の進展により、肥満症のタイプに応じた管理と治療指針が求められるようになってきたことがあります。加えて、2005年に発表された「メタボリックシンドロームの診断基準」との整合性を図ることや、国内で導入が予測されていた肥満症治療薬の適応基準を明確にする必要があったことも大きな誘因です。
このガイドラインの最大の特徴は、肥満症を「脂肪細胞の質的異常」と「脂肪細胞の量的異常」という2つの視点で分類し、それぞれのタイプに応じた減量目標を具体的に設定した点にあります。その上で、3〜6ヶ月間の減量目標として、質的異常タイプでは体重の5%、量的異常タイプでは5〜10%を目指すという分かりやすい指針が示されました。
また、肥満に起因ないし関連し減量を要する「10の健康障害」についても、この2つの分類を軸に整理されました。その内訳は、質的異常に該当する7つの健康障害を「内臓脂肪型肥満」、量的異常に該当する3つの健康障害を「皮下脂肪型肥満」に振り分けたのです。これにより、患者一人ひとりの病態に合わせた治療が、標準的に進められるようになりました。
「肥満症診断基準2011」
2006年の改訂が主に治療指針に重点を置いていたのに対し、2011年の改訂は、診断基準そのものとして実に11年ぶりの刷新となりました。2010年までに積み重ねられた日本人を対象とした多くの研究解析を踏まえ、より日本人の体質に即した基準となっています。
この改訂では、たとえ脂肪細胞の「量的異常」が軽度であっても、内臓脂肪の蓄積による「質的異常」を認める場合は医学的介入の対象になり得ることが改めて明確に示されました。
主な変更点は大きく2つあります。
ひとつ目は、肥満に起因ないし関連する健康障害に「肥満関連腎臓病」が追加され、計11項目となった点です。これは、慢性腎臓病(CKD)という概念の浸透に加え、適切な減量によって腎機能が改善するというエビデンスが確立されたことによります。事実、高血糖や高血圧といった既存の危険因子がなくても、肥満そのものが原因で腎臓の血管障害を引き起こす症例が明らかになってきており、早期介入の必要性が高まっていました。
また、それまで「量的異常」と考えられていた月経異常や睡眠時無呼吸症候群なども、内臓脂肪の蓄積との関連性が判明したことから、2006年版で導入された「質的・量的」の厳密な区別はなくなりました。
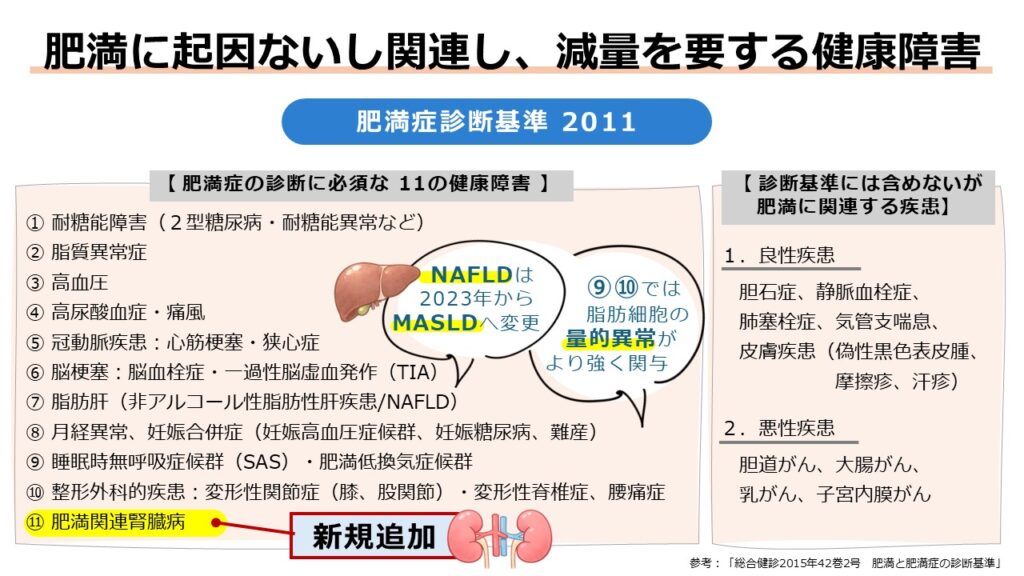
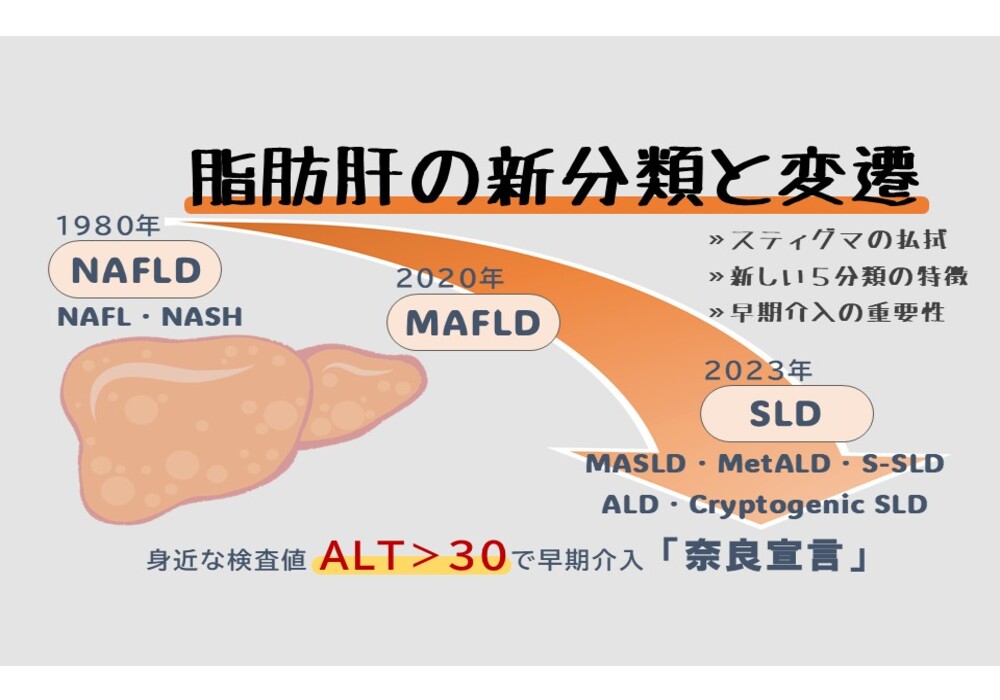
2つ目の変更点は、BMI 35以上を指す「高度肥満」という病態が新たに追加された点です。かつて「超肥満」や「病的肥満」と呼ばれていたこの状態は、適切な治療を行わないと心不全や呼吸不全、運動障害といった命に関わる合併症を引き起こすリスクが極めて高いことが知られています。また、高度肥満の背景には、過剰なストレスや適応障害といった精神的な問題を抱える患者も多く、多角的なサポートも必要です。
日本人でBMI35以上の人は人口の約0.3%と、欧米人に比べれば少数といえます。しかし、その病態は非常に重篤で、一律的な減量指導では不十分です。例えば外科や精神科など、各種の専門医が連携して集学的に必要な介入をおこなえる体制を整備すべく、「高度肥満」は独立した病態として定義されました。
「肥満症診療ガイドライン2016」
2016年には、これまで個別に議論され積み重ねられてきた「診断」と「治療」のエビデンスを統合する形で『肥満症診療ガイドライン2016』が発表されました。2000年の初版から15年が経過しても、一貫して発信し続けてきた「健康障害を引き起こす病態の中心に位置する内臓脂肪蓄積の重要性」という根幹は揺るぎません。
この2016年版では、「減量することで医学的なメリットが得られる人を選び出し、適切な治療介入を行う」という姿勢のもと、肥満の専門医だけでなく整形外科医や婦人科医なども確かな方向性をもって医学的介入を行っていこうというメッセージが込められています。
ここで言う医学的なメリットとは、単に体重を減らすことだけではありません。肥満症の患者は、糖尿病や高血圧、脂質異常症など複数の合併症を同時に抱えているケースが多く見受けられます。体重を適切に管理すれば、薬を増やすことなくこれらの病態を改善させ、さらには減薬につなげられる可能性があることも重要なメリットといえるでしょう。
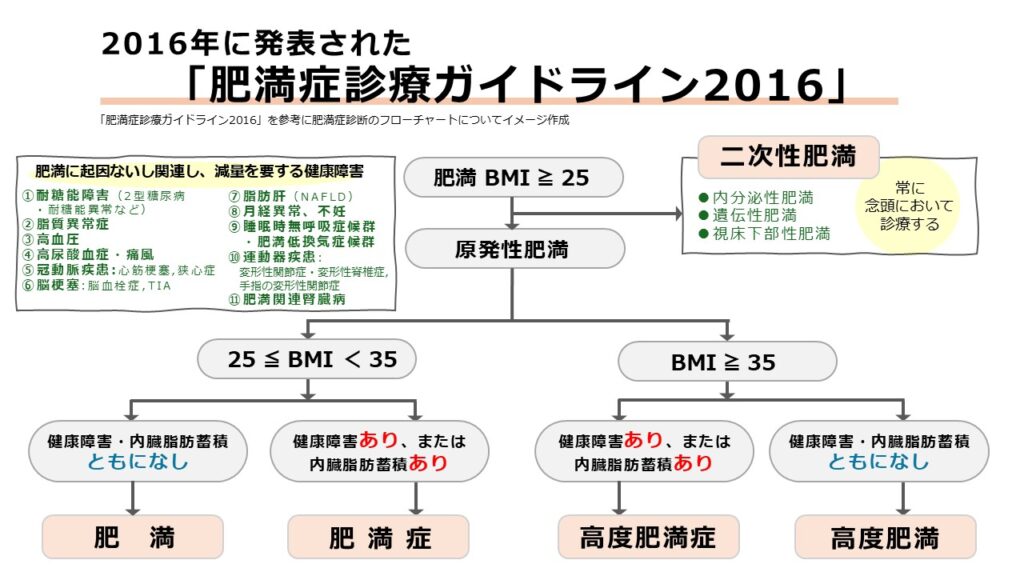
具体的な変更点としては、まず病態の再分類が挙げられます。2006年版で定義され、2011年版でその区分が整理された「質的・量的」の分類は、実践的な「肥満症(BMI 25〜35未満)」と「高度肥満症(BMI 35以上)」へと整理されました。これにより、2011年版で導入された「高度肥満」は、通常の肥満症とは管理方法の異なる「高度肥満症」として、その重篤な病態に即した介入の必要性がより明確に示されました。
さらに注目すべきは、目標体重の基準が改められた点です。その背景にあるのは、2008年から始まった特定健診・特定保健指導の3,408人におけるデータ解析。わずか1〜3%の減量でも脂質や血糖値、肝機能が有意に改善することが科学的に証明されたのです。これを受け、従来の5%だった減量目標は、肥満症においてはまず「3%の減量」から目指すという、より現実的で前向きな数値に変更されました。
一方で、高度肥満症においては5〜10%、さらに重症の睡眠時無呼吸症候群(SAS)を合併している場合には15%以上の大幅な減量といった、それぞれの合併症ごとに目標値の設定が必要であることも併記されています。こうした段階的な目標設定により、日本の肥満症診療はより個々の病態に寄り添ったものへと進化したのです。
「肥満症診療ガイドライン2022」
2022年、最新の知見と診療環境の変化を反映し、2026年の現在も運用されている『肥満症診療ガイドライン2022』が発表されました。この改訂には主に3つの背景があります。
1つ目は、2016年以降、小児や高齢者の肥満・肥満症に対する知見が国内外で蓄積されてきたことです。加えて、高度肥満症に対する「外科療法(減量・代謝改善手術)」が日本でも保険収載され、その有用性が検証されるなど、肥満症の診療を取り巻く環境が大きく進歩したことが挙げられます。
2つ目は、2021年に「日本人の肥満2型糖尿病患者に対する減量・代謝改善手術に関するコンセンサスステートメント」が発表されたことです。ここでは日本肥満学会に加え、日本肥満症治療学会、日本糖尿病学会の3学会が集まって議論を重ね、治療指針に関する重要な見解がまとめられました。
そして3つ目は、長らく進展が乏しかった薬物療法の分野において、画期的な新薬が登場する兆しが見え始めたことです。
具体的な改正点として、本ガイドラインでは「高度肥満症」「小児の肥満と肥満症」「高齢者の肥満と肥満症」が独立した章として新設されました。これにより、世代や病態の重症度に応じた、よりきめ細やかな診療指針が確立された形です。また、新薬の登場を踏まえた「肥満症治療薬の適応および評価基準」も新たに設けられ、適切な薬物療法のあり方が示されています。

さらに特筆すべきは、肥満に対する偏見や社会的差別である「スティグマ(オベシティスティグマ)」について、初めて正面から言及された点です。2022年版の肥満症診療フローチャートにおいては、2016年版にはなかった変更として、BMI25以上で「二次性肥満」を疑う際の項目に、「薬物による肥満」が新たに追記されました。
これは、肥満を単なる「個人の意思の問題」と切り捨てるのではなく、ほかの疾患の治療で使われる薬物の副作用といった、本人の努力だけでは抗えない多様な医学的背景が存在することを指し示すものといえるでしょう。こうした疾患としての側面を正しく理解し、スティグマの解消へ向けて提言を行ったことは、医療の枠を超えた大きな社会的意義を持っています。
これまでの変遷をさらに進化させた2022年版は、単なる数値による診断を超え、患者の人生や尊厳に寄り添う「包括的なケア」の時代へと、日本の肥満症診療を導く指針となったのです。
「オベシティスティグマ」(肥満に対する差別・偏見)
「肥満症は自己コントロールできるはず」「その状態に甘えているのは個人の怠慢」などの誤った認識から、肥満を有する人が受ける社会的な差別や偏見を「オベシティスティグマ(Obesity Stigma)」と呼びます。これにより、肥満症を抱える人が極度に自信を失い、自暴自棄に陥ることで、適切な治療から遠ざかってしまうという実態は非常に深刻な問題です。この問題は日本国内にとどまらず、いまや世界共通の課題となっています。
事実、2019年には世界的に著名な学術誌『Lancet Public Health』において、スティグマこそが「肥満症の核心的問題である」と痛切に指摘されました。さらに2020年には、複数の国際的な学術団体がスティグマの終結に向けて共同声明を発表するなど、世界規模で認識の転換が求められています。
特に重要な課題は、このスティグマが一般社会だけでなく、医療従事者の多くにも認められるという報告がある点です。医療現場においてさえ「肥満は自己責任である」という固定観念が存在することは、患者の尊厳を傷つけるだけでなく、最適な診療を妨げる要因にもなり得ます。
今、必要なのは、肥満と肥満症に対する「病因論的な視点」への転換です。医療従事者を含めた社会全体が、肥満症についての正しい知識を身につけること。その歩みこそが、誤った価値観を是正し、誰もが前向きに健康寿命の延伸に取り組める社会を築くための第一歩となるのです。
国外初の「肥満症」概念の提唱は2015年
日本が独自に発展させてきた「肥満症」の概念が、国際的なスタンダードとして初めて提唱されたのは2015年のこと。同年、名古屋で開催された「第8回アジア・オセアニア肥満学会(AOCO)」において、参加11ヵ国の合意のもと、内臓脂肪の重要性を共有する指針として「名古屋宣言2015」が発表されました。
この宣言において、肥満症(Obesity Disease)は「肥満に起因、あるいは関連する健康障害を合併し、医学的に減量を必要とする病態」と定義されました。これにより、日本国内のみならず国際的にも、肥満症を明確に一つの「疾患」として取り扱うべきであるという方針が示されたのです。
「名古屋宣言2015」の画期的な点は、単なる体重の過多である「肥満」の中から、医学的介入が必要な「肥満症」を明確に切り出したことにあります。
- 肥満症(治療医学の対象): すでに健康障害を伴っている状態。減量によって合併症の改善や解消が期待できるため、積極的な治療の対象となる。
- 健康障害を伴わない肥満(予防医学の対象): 現時点では疾患ではないものの、将来的にさまざまな疾病を引き起こす危険因子となるため、予防の観点からの管理が必要。
このように、治療が必要な「疾患」と、予防が必要な「状態」を区別する日本の先進的な考え方は、アジア・オセアニア地域を皮切りに、世界的な肥満診療のあり方に一石を投じることとなりました。
日本の男性3人に一人、女性5人に一人が肥満
肥満はこの約50年間、パンデミックとも言える勢いで世界中に広がり、重大な問題となっています。肥満大国と呼ばれるアメリカでは、成人の約32.2%がBMI 30以上の「肥満」で、BMI 25以上の「過体重」まで含めると国民の66.3%に達するという驚くべき数値の報告も。
日本においても、アメリカほどではないものの、肥満者数と平均BMIは上昇の一途をたどっています。1970年代には約17%に過ぎなかったBMI25以上に該当する男性の割合は、2000年代には約28%にまで急増しました。一方で、女性の肥満者割合には、その間大きな変化は見られていません。
厚生労働省から発表された「令和6年 国民健康・栄養調査」の結果によれば、日本人におけるBMI 25以上の肥満者の割合は、20~60歳代の男性で34.0%(約3人に一人)、40~60歳代の女性で20.2%(約5人に一人)でした。
こうした肥満者の増加は、日本における死因の内容にも大きな影響を与えてきたと考えられています。第二次世界大戦前、日本人の死因の上位を占めていたのは、肺炎や結核といった「感染症」でした。しかし高度経済成長期以降、日本人の活動量の低下や食事の欧米化が進むにつれ、がんに加えて、動脈硬化を原因とする脳血管疾患や心血管疾患といった「生活習慣病」が台頭するようになりました。
この50年間に起きた急激な死因の変化には、社会情勢の変容のみならず、個々の内臓脂肪の蓄積がもたらした結果が深く関わっているといっても過言ではないでしょう。
まとめ、肥満との向き合い方
現代において、肥満や肥満症はとても身近な存在です。もし周囲に該当する人がいたら、その背景には体質や薬の副作用など、多様な因子が複雑に絡み合っている可能性を忘れてはなりません。「自己責任」という偏った見方(スティグマ)を捨てることが、相手の尊厳を守る第一歩となります。
また、自身がBMI 25以上で、まだ治療対象ではない範囲の血糖異常や脂質異常、脂肪肝などを抱えている場合は、放置せずに肥満の改善と並行して数値の推移を注視する姿勢を持ちましょう。
最も手っ取り早い方法は、定期的な健康診断の結果が指し示す内容をきちんと理解し、その変化(推移)を把握する習慣をつけることです。PHR(パーソナルヘルスレコード)※を活用して、過去の血液検査の結果をグラフ化し、客観的に把握していくのもよいでしょう。
※図は当サイト【PHR接続の検体測定室が増加中!どのアプリを選ぶ?】より転載(https://literaboost.co.jp/uncategorized/phr-service-poct/)
もし、疑問や不安があっても相談できる「かかりつけ医」がない場合は、薬局を頼ることもできます。
とくに、検体測定室を備える薬局であれば、血糖や脂質、肝機能といったその場での測定値をもとに、より細やかな相談をおこなうことも可能です。万が一、数値が治療の必要な範囲に達していた場合にも、適切な受診勧奨を受けることができます。
こうした「身近な健康ステーション」を見つけることが、長続きする健康管理の秘訣です。正しい知識と便利な資源を上手に活用し、より良い健康寿命の延伸につなげていきましょう。
※PHR(パーソナルヘルスレコード)については、既存記事【PHR接続の検体測定室が増加中!どのアプリを選ぶ?】で詳しく解説していますので、参考にしてください。
この記事は、2026年3月31日時点の情報です。法改正やガイドライン改正などにより相違が生じている場合は、行政や各種専門分野における学会等が発表する情報を優先してください。