40歳から74歳の人を対象に2008年から特定健康診査が始まった背景には、2005年に日本独自のメタボリックシンドローム診断基準が確立されたことがあります。しかし、1988年にはその概念の原型「シンドロームX」がすでに提唱されており、世界共通の定義が確立されないまま、今日に至る理由はあまり知られていません。そこには、この疾患概念が抱える複雑な要因がありました。
この記事では、検体測定室で血糖や脂質を測定する受検者に対し、医療従事者が会話のヒントとしても活用できる、「メタボのルーツ」や「肥満症との違い」を紹介します。一般の方にとっても、自身のより良い健康管理のための基礎知識としてお役立てください。
複雑化するメタボリックシンドローム概念
メタボリックシンドローム(metabolic syndrome;MetS)とは、内臓脂肪が過剰に蓄積された「内蔵脂肪型肥満」に加え、代謝異常を伴う複数の生活習慣病リスクが重なり合った状態を指します。これは、心筋梗塞や脳卒中といった心血管疾患の発症リスクを考える際に、内臓脂肪型肥満を上流に位置付け、その下流に各種の生活習慣病、さらにその先に心血管疾患の発症がつながっていくという一連の流れを捉えた疾患概念です。
つまり、根本原因である内臓脂肪を減らせば、高血糖や脂質異常など代謝疾患だけでなく、その延長線上にある致死的な心血管疾患の発症リスクも下げられる、という考え方を基本としています。

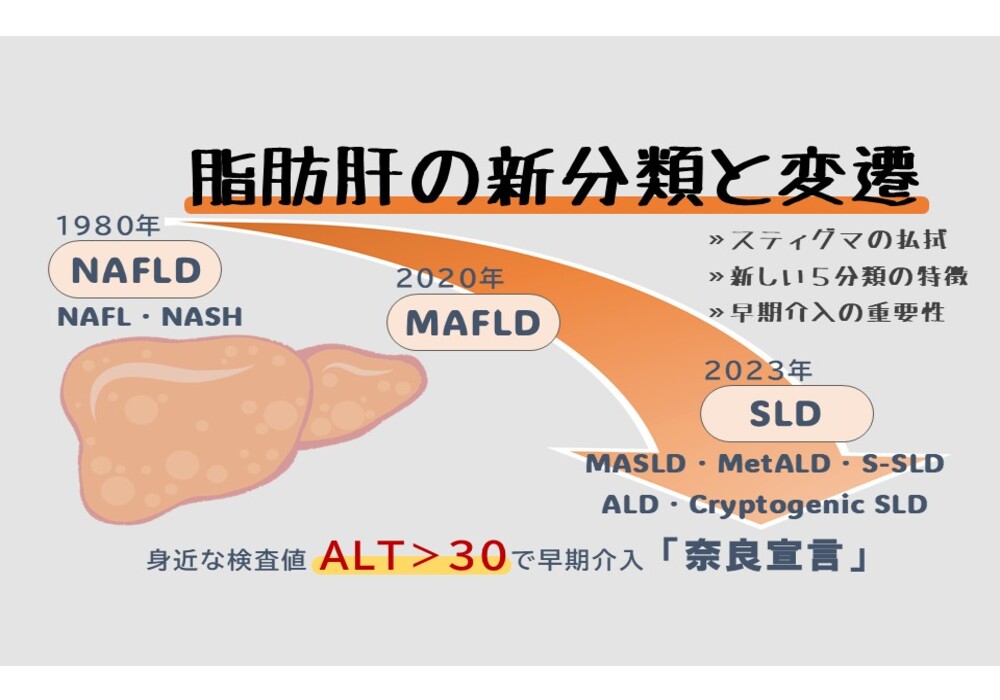
近年、この概念の中核としてますます注目を集めている症状が、「腹部肥満」と「インスリン抵抗性」※です。さらに最近では、非アルコール性脂肪性肝疾患(MASLD)※や睡眠時無呼吸(SAS)といった数々の状態もメタボリックシンドロームに関連する異常として注目されるようになり、その概念はさらにより複雑なものへと進化しています。
※インスリン抵抗性:肥満において、肝臓や筋肉などの組織へ糖を取り込むために必要なインスリンが十分量あるにも関わらず、脂肪組織から過剰分泌された飽和脂肪酸によって、インスリンが効きにくくなっている状態。
※「MASLD」については、既存記事【脂肪肝の新概念SLD、「奈良宣言」が警鐘を鳴らす「ALT値>30」】で解説していますので参考にしてください。
メタボリックシンドロームの定義と診断
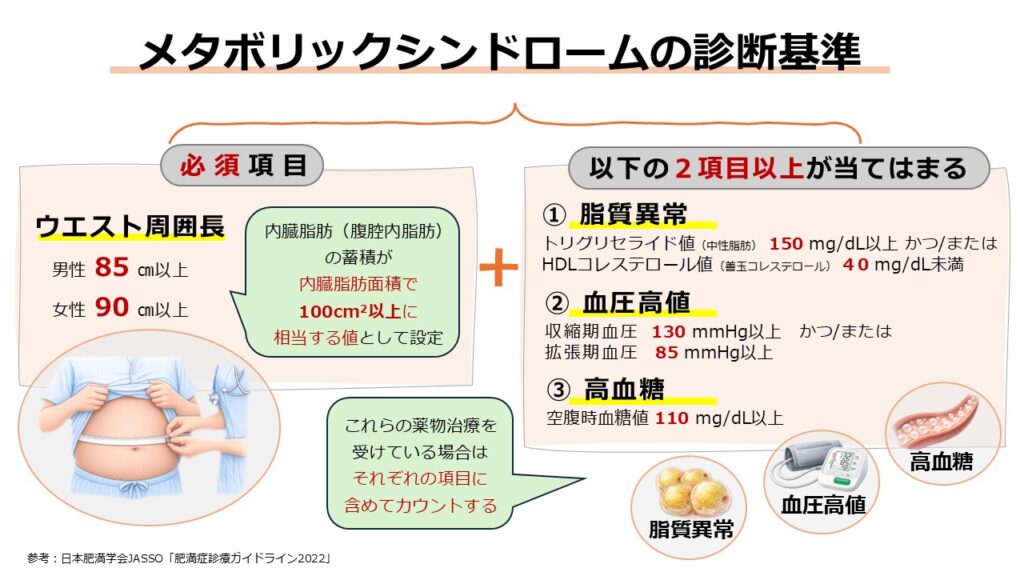
日本では2005年に初めて、メタボリックシンドロームの診断基準が発表されました。その原型となったのは、2000年に発表された「新しい肥満の判定と肥満症の診断基準」※です。具体期には、内臓脂肪型肥満を必須条件として、これに「血圧高値」「高血糖」「脂質異常」の3つの項目のうち、2項目以上に該当した場合にメタボリックシンドロームと診断されます。
まず、必須条件となる内臓脂肪型肥満はウエスト周囲径で評価し、その基準値は男性で85cm以上、女性で90cm以上です。これは、内臓脂肪面積が男女ともに100cm2以上に相当する数値として設定されています。
必須条件を満たした上で、他の3項目の判定を行います。
1つ目の「血圧高値」は、収縮期血圧(いわゆる上の血圧)が130mmHg以上、または拡張期血圧(下の血圧)が85mmHg以上のいずれか、あるいは両方に該当する場合を指します。
2つ目の「高血糖」は、空腹時血糖値が110mg/dL以上である場合が当てはまります。3つ目の「脂質異常」は、中性脂肪(トリグリセリド)値が150mg/dL以上、または善玉コレステロール(HDLコレステロール)値が40mg/dL未満のいずれか、あるいは両方に該当する状態です。
※2000年に発表の「新しい肥満の判定と肥満症の診断基準」については、既存記事【肥満と肥満症のちがい、ガイドライン変遷を読み解き「内臓脂肪」とBMIに正しく向き合う!】で解説していますので、参考にしてください。
1988年、MetSの原型「シンドロームX」提唱
実は、1920年代初頭から代謝異常の集積そのものは観察されていたものの、当時は「インスリン抵抗性」との関連性までは見出されていませんでした。それから60年以上が経過した1988年、「インスリン抵抗性の父」と称されるジェラルド・M・リーベン医師が「シンドロームX」を提唱します。リーベン医師は、米国糖尿病協会の講演で、のちにメタボリックシンドロームとして知られるようになるこの概念を初めて医学界に紹介しました。
当時はまだ、心血管医学におけるリスク評価は、コレステロールの管理に主眼が置かれていた時代です。そのような中で彼は、インスリン抵抗性こそが2型糖尿病のリスクを高める根本的な原因であるだけでなく、心血管疾患を引き起こす共通の土台でもあるという考えを示しました。
これは、2型糖尿病の発症有無にかかわらず、インスリン抵抗性が血糖異常や脂質代謝異常、高血圧を引き起こす中核となり、心血管疾患の発症につながるリスク因子になり得るということを指摘した、非常にインパクトのある提唱です。

さらに、リーベン医師は「インスリン抑制試験」という、組織がインスリンを介してブドウ糖(グルコース)を取り込む量を測定する方法を開発しています。この測定法を用いてヒトにおける実証研究を行い、インスリン抵抗性が一連の代謝異常に関与していることを確立させました。その具体的な異常として、主に以下の8つが挙げられています。
- 高中性脂肪血症(高トリグリセリド血症)および低HDLコレステロール血症※
- 高尿酸血症(尿中へ尿酸を排出する機能の低下に伴うもの)
- LDL粒子径の低下(いわゆる「小型高密度LDL」)※
- 食後脂血症およびレムナントリポタンパク質の蓄積増加※
- プラスミノーゲンアクチベーター阻害因子1(PAI-1)レベルの上昇※
- 食塩感受性の異常
- 本態性高血圧※
- 交感神経系の活動亢進
その結果、一連の代謝異常の背景にはインスリン抵抗性が根本的な問題として存在することを踏まえ、これらが積み重なっていく状態を「シンドロームX(症候群X)」と名付けました。この視点は現在もなお、メタボリックシンドロームという定義の揺るぎない礎となっています。
※トリグリセリドやHDLコレステロール、LDLコレステロール、レムナントリポタンパク質、コレステロールの粒子径および密度など、脂質代謝に関しては既存記事『中性脂肪やコレステロールの誤解【検体測定室での解説方法~脂質編~】』で解説していますので、参考にしてください。
※本態性高血圧:高血圧症の約9割を占める原因の判らない高血圧で、遺伝的因子や生活習慣などの環境因子が関与する生活習慣病の一種。
※プラスミノーゲンアクチベーター阻害因子1(PAI-1):血栓を溶かす仕組み(線溶系反応)を制御するタンパク質。脂肪細胞のほか血管内皮細胞や肝臓などに存在し、老化細胞でその発現が高まることが知られ、高値を示す場合は血栓の成長を促す危険因子となる。
1999年、WHOが世界初の診断基準を提案
1999年、「シンドロームX」はWHO(世界保健機関)によって「メタボリックシンドローム」として暫定的に定義され、世界的な疾患概念となりました。ここで「暫定的」とされたのは、判定項目におけるデータの裏付けを強固にする必要があったためです。WHOの定義では、糖代謝異常(インスリン抵抗性、耐糖能異常など)を必須条件とし、これに加えて以下の4項目のうち2つ以上を伴うものとされました。
- 「必須条件」
- 糖代謝異常、および/またはインスリン抵抗性
- 「以下のうち2つ以上」
- 血圧高値(140/90 mmHg以上)
- 脂質異常(中性脂肪が150mg/dL以上、および/またはHDLコレステロール低値)
- 中心性肥満(ウエスト/ヒップ比:男性0.9超、女性0.85超、および/またはBMI 30kg/m2超)
- 微量アルブミン尿
その後、数々の研究機関により、定義の修正や独自の基準が発表されていきます。たとえば、欧州インスリン抵抗性研究グループ(EGIR)は、WHOよりも腹部肥満に重点を置き、名称も「メタボリックシンドローム」ではなく「インスリン抵抗性症候群」とすることを提案しました。
一方、2001年に全米コレステロール教育プログラム・成人治療第3委員会(NCEP-ATPⅢ)が発表した基準では、インスリン抵抗性が必須条件に組み込まれていません。大きな違いは、全身性肥満の指標である体格指数(BMI)を除外し、中心性肥満の判定にウエスト周囲径を採用した点です。さらに、血圧やHDLコレステロールの基準値をWHOより厳格に設定し、微量アルブミン量の項目を除外しました。
そして2005年、国際糖尿病連盟(IDF)は、腹部肥満を診断の必須項目として導入します。人種と性別ごとにウエスト周囲径の基準値を設定することで、実用的かつ国際的な比較が可能な「合意定義」を提示したのです。
現在、世界には「インスリン抵抗性」を重視するWHOなどのグループと、「腹部肥満」を重視するIDFやNCEP-ATP IIIなどのグループによる複数の定義が共存しています。国際的に統一された、唯一の基準はまだ定まっていません。この多様性こそが、メタボリックシンドロームという状態の複雑さを物語っていると言えるでしょう。

2005年、日本のメタボリックシンドロームが確立
1988年の「シンドロームX」提唱時にはまだ解明されていなかった「内臓脂肪の蓄積」と「インスリン抵抗性」の密接な関連は、その後の画像診断技術の進歩によって明らかになりました。
コンピューター断層撮影(CT)を用いた脂肪量測定の画像研究により、BMI(体格指数)が同程度の肥満者であっても、糖代謝や脂質代謝などにおけるレベルに大きなばらつきがあることが判明したのです。加えて、心血管代謝における大規模な研究により、内臓脂肪の過剰な蓄積とその脂肪組織における異質性が、インスリン抵抗性の特徴と深く関わっていることも確認されました。
こうした医学的知見の蓄積を経て、2005年には日本で初となるメタボリックシンドローム(MetS)のガイドラインが発表されます。その原型となったのは、2000年に日本肥満学会が発表した「新しい肥満の判定と肥満症の診断基準」です。その診断基準は、日本人の特性を考慮して内臓脂肪蓄積に重きを置いた基準であり、肥満症でもメタボリックシンドロームでも世界基準とは異なります。
これを受け、わが国では2008年4月より、40歳から74歳までの医療保険加入者を対象とした「特定健康診査」が始まりました。これは、心筋梗塞や脳卒中、糖尿病といった生活習慣病を引き起こすメタボリックシンドロームの予防や重症化予防に重点を置いた健診です。この健診結果でリスクが高いと判断された場合は、保健師や管理栄養士などから生活習慣改善のための支援「特定保健指導」を受けることが推奨されています。

メタボリックシンドロームと肥満症の違い
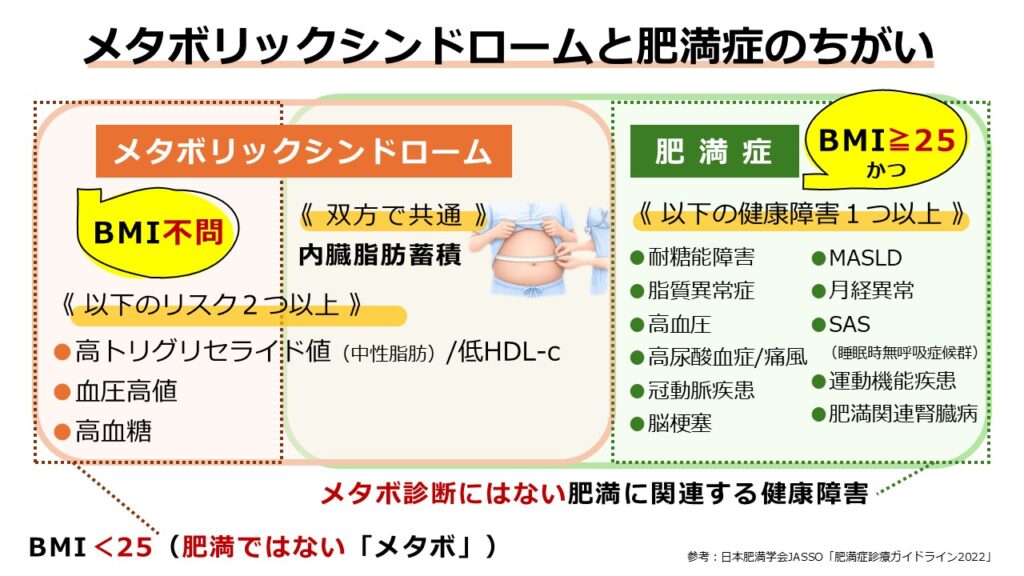
メタボリックシンドロームと肥満症は、どちらも内臓脂肪蓄積に関わる疾患概念ですが、その視点には明確な違いがあります。
肥満症は、BMI25以上の「肥満」があることを必須条件とし、その体重増加に起因する関節疾患や睡眠時無呼吸症候群など、多岐にわたる健康障害を減量によって改善することに主眼を置いた概念です。
対してメタボリックシンドロームは、BMIの数値を問わないのが特徴で、特に心血管疾患の発症リスクに着目した概念です。内臓脂肪蓄積を諸悪の根源(上流)として位置づけ、その下流で生じる血圧高値や高血糖、脂質異常が心血管疾患へとつながる連鎖を食い止めることを目的としています。
つまり、肥満に伴う全身の健康障害を幅広く診るのが「肥満症」、心血管疾患の発症リスクに特化して予防や重症化予防を行うのが「メタボリックシンドローム」という位置づけです。
メタボリックシンドロームの検査
メタボリックシンドロームの診断について、日本ではウエスト周囲長の増大が必須項目であるのに対し、海外では必ずしも必須とはされていません。その理由は、代謝異常が重複していても、必ずしも腹囲の増大を伴うとはかぎらないからです。海外では、腹囲が基準値以下であってもメタボリックシンドロームと診断されるケースがある点に注意しましょう。
前述のとおり、日本における診断基準は、「男女とも内臓脂肪面積100cm2以上」という肥満症の基準を採用しています。しかし、一般的な健康診断で個々の内臓脂肪面積をCT検査などで測定するのは現実的ではありません。そのため、これに相当する簡易的な指標として設定されているのが「ウエスト周囲長(腹囲)」です。
一方で、ウエスト周囲長と実際の内臓脂肪面積の相関には、ばらつきがあるという指摘も。そのため、正確な評価にはCT検査による腹腔内脂肪量の測定を行うことが望ましく、双方の数値が一致しない場合は内臓脂肪面積による判定が優先されます。
また、一般に女性は男性に比べて皮下脂肪が多い傾向にあり、内臓脂肪面積が同じであっても、皮下脂肪の分だけウエスト周囲長が大きくなりやすいことが特徴です。こうした理由から、日本では男性と女性でウエスト周囲長の基準値に5㎝の差(男性85㎝、女性90㎝)が設けられています。
「メタボ・メタボ予備軍」と言われたら
もし健康診断などで「メタボリックシンドローム」の疑いを指摘されたら、まずは生活習慣病を扱う医療機関を受診しましょう。近年では「メタボ外来」を設置している医療機関も登場しており、専門的なサポートを受けられます。
検査の結果、具体的な治療には至らずに「メタボ予備軍」となった場合でも、放置は禁物です。年1回の健康診断により状態を把握することはもちろん、より細かく把握したい人には3カ月程度の間隔で、薬局やドラッグストアなどに設置されている「検体測定室」の活用がおすすめです。
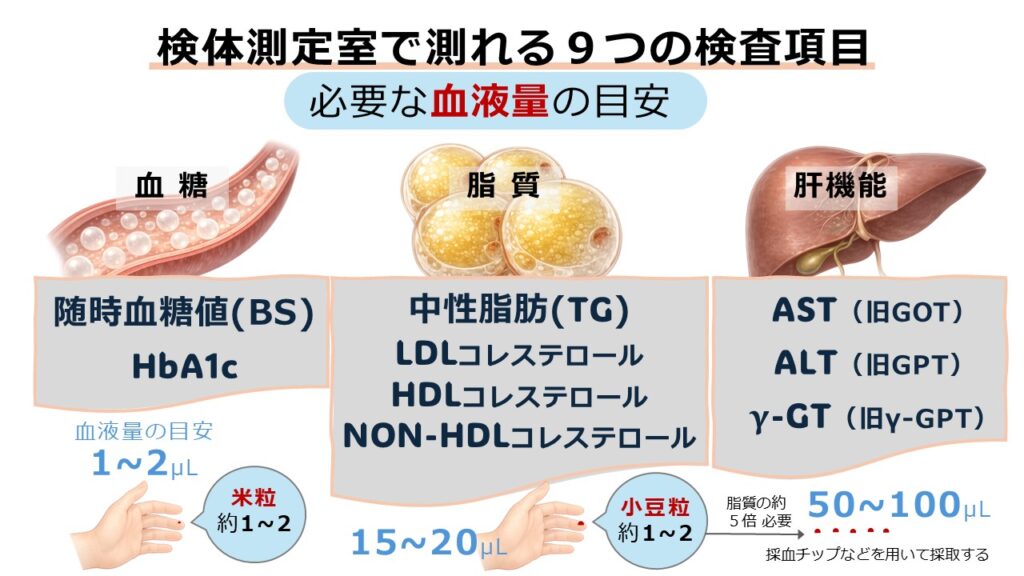
※図は当サイト【検体測定室での解説「肝機能」検査9項目の意味、ALTと一緒にBMI測定も!】より転載(https://literaboost.co.jp/news/blog/poct-liver/)
検体測定室では自分の好きなタイミングで、診断基準でもある血液中の糖(随時血糖値、HbA1c)や脂質(中性脂肪、LDLコレステロール、HDLコレステロール、Non-HDLコレステロール)の推移を把握できます。こうした主体的な数値の管理は、生活習慣改善のモチベーション維持にもつながるはず。
ただし、検体測定室は医療の用に供するものではないため、測定結果が基準値から外れていた場合は、改めて医療機関で検査を受ける必要がある点に注意してください。
また、自身の健康データをスマートフォンなどで管理できるPHR(パーソナル・ヘルス・レコード)※を活用し、身体の変化を可視化することも、継続的な健康管理のために役立ちます。自分に合った方法でメタボリックシンドロームの予防に取り組み、将来の心血管疾患における発症リスク低減につなげましょう。
※図は当サイト【PHR接続の検体測定室が増加中!どのアプリを選ぶ?】より転載(https://literaboost.co.jp/uncategorized/phr-service-poct/)
※この記事は2026年4月30日時点における情報を基に作成しています。現状と異なる場合は、行政などが発信する最新情報を優先してください。




